 El tratamiento
antitrombótico intervencionista de la isquemia coronaria aguda tanto
del SCASEST como del SCACEST, ha supuesto un avance muy positivo en la
supervivencia y disminución de la mortalidad de dichos eventos, la
rapidez y pericia en la aplicación del procedimiento a sido
reconocido como uno de los objetivos deseables a alcanzar, evitando
con la pronta intervención la aparición de complicaciones graves.
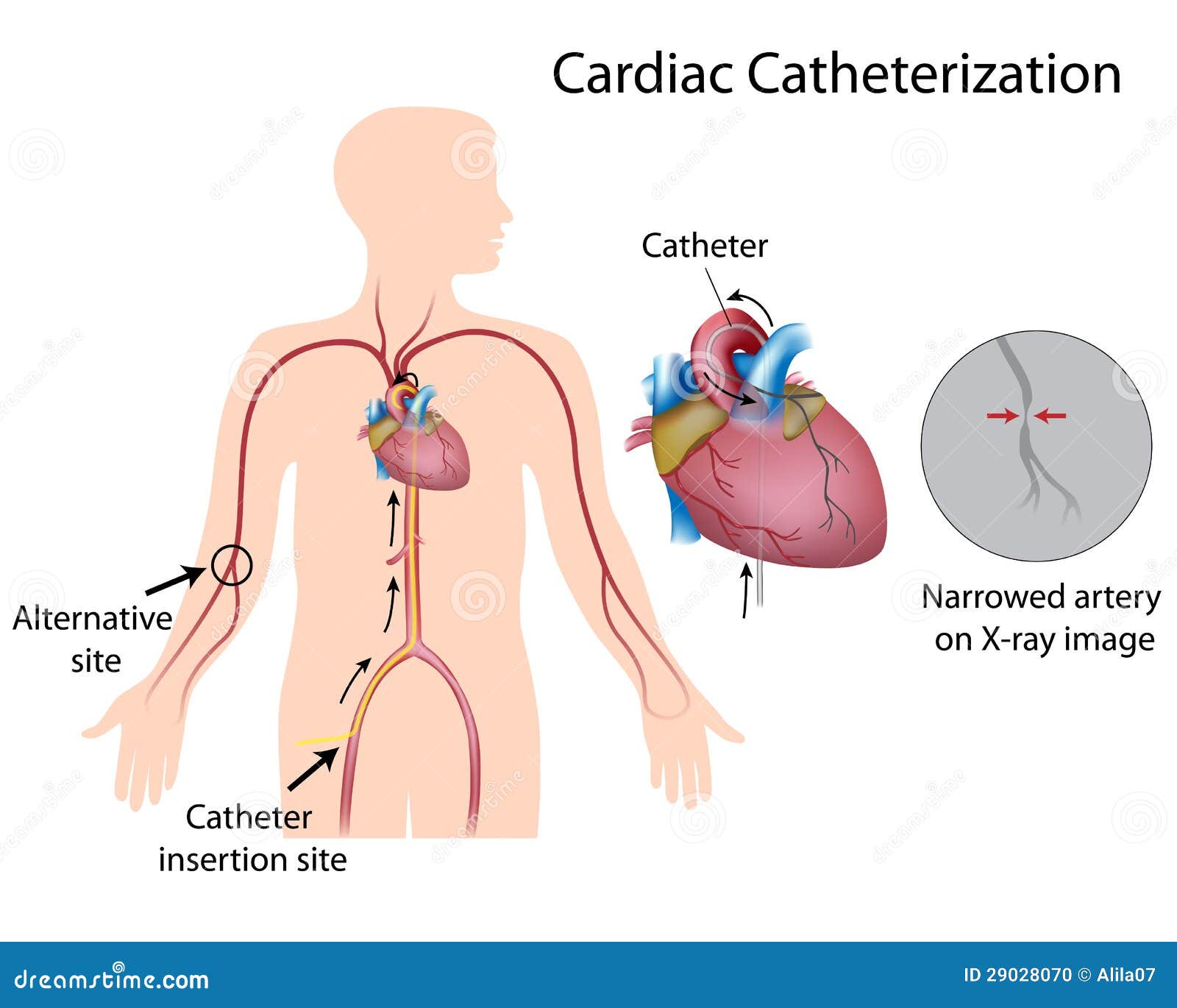
Dos son la vías utilizadas generalmente, la radial y la femoral, la
primera mucho mas estrecha, arrastra varios inconvenientes, posibles alteraciones anatómicas y espasmos al manejar la arteria
que obligan en ocasiones a cambiar de vía y retrasan el
procedimiento, pero tiene a favor evitar complicaciones de
sangrado en ocasiones serias, permitir un control del punto de
sangrado fácil y cómodo, movilizándose el paciente de forma
pronta y eficaz. La vía femoral al utilizar un vaso de mayor calibre
y con menos variabilidad anatómica, supone un menor tiempo de
procedimiento y la posibilidad de acceder con sondas y dispositivos
en general de mas grueso calibre, pero esto implica la aparición
frecuente de sangrados importantes, aumentando la morbilidad del
paciente y extensos hematomas que comprometen la posterior
convalecencia.
El tratamiento
antitrombótico intervencionista de la isquemia coronaria aguda tanto
del SCASEST como del SCACEST, ha supuesto un avance muy positivo en la
supervivencia y disminución de la mortalidad de dichos eventos, la
rapidez y pericia en la aplicación del procedimiento a sido
reconocido como uno de los objetivos deseables a alcanzar, evitando
con la pronta intervención la aparición de complicaciones graves.
Dos son la vías utilizadas generalmente, la radial y la femoral, la
primera mucho mas estrecha, arrastra varios inconvenientes, posibles alteraciones anatómicas y espasmos al manejar la arteria
que obligan en ocasiones a cambiar de vía y retrasan el
procedimiento, pero tiene a favor evitar complicaciones de
sangrado en ocasiones serias, permitir un control del punto de
sangrado fácil y cómodo, movilizándose el paciente de forma
pronta y eficaz. La vía femoral al utilizar un vaso de mayor calibre
y con menos variabilidad anatómica, supone un menor tiempo de
procedimiento y la posibilidad de acceder con sondas y dispositivos
en general de mas grueso calibre, pero esto implica la aparición
frecuente de sangrados importantes, aumentando la morbilidad del
paciente y extensos hematomas que comprometen la posterior
convalecencia.
Es pues frecuente, que la
vía radial se utilice en hemodinamicas programadas o en SCASEST y
la femoral cuando el paciente presenta un SCACEST en los que no sea prudente arriesgarse a un tiempo de procedimiento mas largo de
lo aconsejable. Pero a lo largo de los años y con la experiencia
acumulada este criterio se ha ido modificando y la pericia de los
hemodinamistas ha conseguido soslayar algunos de los viejos
inconvenientes, de tal manera que la vía radial a ido ganando apoyos
respecto a la femoral.
En este sentido la pasada
semana, la revista European Heart Journal ha publicado un
ensayo aleatorizado comparando el acceso radial con el femoral en
pacientes con SCA con o sin elevación del ST. Incluye de inicio a 8404
pacientes con SCA de 78 centros en Italia, los Países Bajos, España,
Suecia y entre octubre de 2011 y julio de 2014. Se realizó un
seguimiento completo a lo largo de 30 días de 4191 paciente con
procedimiento radial y 4196 pacientes de vía femoral. Se evaluaron
durante ese tiempo complicaciones cardiovasculares mayores: muerte,
infarto de miocardio e ictus y eventos adversos clínicos propios
como sangrado mayor (mas detalles en el articulo publicado).
Resumen de los resultados:
el acceso radial demostró presentar un beneficio clínico,
independientemente del tipo de síndrome coronario (SCACEST o
SCASEST), disminuyendo tanto las hemorragias como todas las causas de
mortalidad. Y sugiere que la superioridad en la eficacia de la radial
sobre el acceso femoral en pacientes mas graves con SCACEST, requiere
considerable experiencia que sólo se puede cumplir por los
operadores radiales que realizan un alto volumen de intervenciones en sus centros.
Las conclusiones corroboran
los hallazgos presentados en artículos anteriores avalados por la
opinión de expertos de Europa y América, que aconsejan la
utilización preferente de radial sobre el acceso femoral, pero
advierten contra el uso sin restricciones de la vía radial para
SCACEST por operadores inexpertos.